1. 心臓における正常な電気的興奮の伝播(図1)
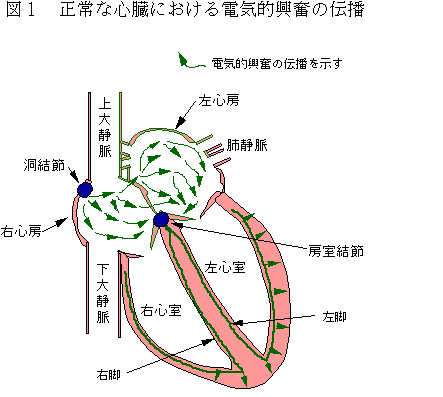 心臓の収縮は、心臓を構成する個々の心筋細胞が電気的に興奮し、興奮にともなって収縮するために生じる。やがて(0.25〜0.30秒)、心筋細胞の電気的興奮が終了し、収縮した心筋細胞が再び弛緩すると、心筋細胞から構成される心臓は拡張する。心臓の拍動は、このような心筋細胞の電気的興奮にともなう収縮と電気的興奮の終了後、まもなく生じる心筋細胞の弛緩を1サイクルとして、このサイクルを繰り返すことにより生じる。
心臓の収縮は、心臓を構成する個々の心筋細胞が電気的に興奮し、興奮にともなって収縮するために生じる。やがて(0.25〜0.30秒)、心筋細胞の電気的興奮が終了し、収縮した心筋細胞が再び弛緩すると、心筋細胞から構成される心臓は拡張する。心臓の拍動は、このような心筋細胞の電気的興奮にともなう収縮と電気的興奮の終了後、まもなく生じる心筋細胞の弛緩を1サイクルとして、このサイクルを繰り返すことにより生じる。
心筋細胞の収縮と弛緩の1サイクルは、右房と上大静脈の境に存在する洞結節の細胞の電気的な興奮から始まる。洞結節の細胞は1分間に50〜90回の頻度で自立的に繰り返し興奮する。洞結節で発生したこの電気的興奮は、直ちに洞結節周辺の心房心筋細胞に伝わってこれを興奮・収縮させる。洞結節周辺の心房心筋細胞の電気的興奮は、隣接する心筋細胞に伝わってこれを興奮・収縮させる。このようにして心房の心筋細胞の電気的興奮は洞結節から遠ざかる方向に伝播し、0.1秒以内に心房全体の心筋細胞が興奮する。そして、心房全体の心筋細胞の興奮にともなって心房が収縮する。
心房内で心筋細胞から心筋細胞へと伝播した電気的興奮は、やがて心房と心室の境界に達する。しかし、心房と心室の境界は一点を除いて電気を通さない繊維組織によって仕切られている。すなわち、心房から心室への電気的興奮の伝播は、心房と心室を仕切る境界のあらゆる面で行われるのではなく、心房と心室の境界面に存在する房室結節のみを通して行われる。このように、房室結節は心房から心室へ電気的興奮が伝播する際に中継所としての役割を果たす。
電気的興奮が房室結節を通過するのには約0.12〜0.20秒を要する。すなわち、心房の電気的興奮はこの時間だけ遅れて心室に伝えられ、したがって心房と心室の収縮もこの時間だけずれる。心房の収縮と心室の収縮のこの時間的なずれのため、心室は心房の収縮によって送り出された血液で十分に満たされてから収縮を始める。
さて、房室結節を通過した電気的興奮は直ちに心房と心室の境界付近の心筋細胞を刺激するのではなく、まず特別な電気的興奮の伝播ルート(プルキンエ線維)を通って房室結節から心臓全体に非常に速い速度で伝播される。その結果、房室結節を通過した電気的興奮により心室全体は協調して収縮し、有効な駆出が行われる。
2. 心房細動における電気的興奮の伝播
多くの場合は肺静脈内に入り込んだ心筋細胞に、ときには心房内の局所の心筋細胞に、何らかの理由により1分間に350〜600回の頻度で電気的興奮が発生することがある。この高頻度の電気的興奮は、心房内の隣接する心筋細胞に伝播し、急速に心房全体に広がっていく。しかし、このとき、電気的興奮は心房内を発生部位から遠ざかる方向に規則的に広がっていくことができない。すなわち、電気的興奮の頻度があまりに高いので、多くの心筋細胞はこれに一様に反応することができず、電気的興奮の伝播は心房内の各所で不規則に遮断される。そのため、電気的興奮は心房内を不規則に伝播し、心房の各所をバラバラに収縮させ、結果として心房は全体として細かくふるえるだけで、まとまった収縮と弛緩を示さなくなる。これが心房細動である。
肺静脈内に入り込んだ心筋細胞や心房内の局所の心筋細胞から不規則に伝播して来た電気的興奮は、心房から心室への中継所である房室結節で様々な程度に間引かれ、一分間に40回ないし150回の頻度となって心室に伝わる。この際、電気的興奮は全く無秩序に間引かれるため、心室の収縮のタイミングも無秩序となる。すなわち、心房細動は房室結節の働きにより脈拍数が異なる不規則な不整脈となる。
3. 心房細動の原因となる高頻度の電気的興奮の形成(図2)
 心房細動において、肺静脈内の心筋細胞や心房内局所の心筋細胞に発生し、高頻度で心房全体に伝播して行く電気的興奮は、肺静脈内の心筋細胞や心房内局所の心筋細胞が刺激に対して敏感となり、容易に電気的に興奮するようになったことにより生じる場合(focal
mechanism)と、心房内で電気的興奮が心筋細胞から心筋細胞へ次々と伝播する際に一部の電気的興奮が輪を描くように伝播して元の心筋細胞に戻り、さらに再び輪を描くように伝播していく、いわゆる電気的興奮の旋回によって生じる場合とがある(random
reentry)。後者では、複数の電気的興奮の、不規則な旋回により、不規則かつ無秩序な興奮が維持されている。
心房細動において、肺静脈内の心筋細胞や心房内局所の心筋細胞に発生し、高頻度で心房全体に伝播して行く電気的興奮は、肺静脈内の心筋細胞や心房内局所の心筋細胞が刺激に対して敏感となり、容易に電気的に興奮するようになったことにより生じる場合(focal
mechanism)と、心房内で電気的興奮が心筋細胞から心筋細胞へ次々と伝播する際に一部の電気的興奮が輪を描くように伝播して元の心筋細胞に戻り、さらに再び輪を描くように伝播していく、いわゆる電気的興奮の旋回によって生じる場合とがある(random
reentry)。後者では、複数の電気的興奮の、不規則な旋回により、不規則かつ無秩序な興奮が維持されている。
心房細動はfocal mechanismあるいはrandom reentryのいずれか一方による高頻度の電気的興奮の発生によって維持されていることもあるが、両者が組み合わさって維持されていることも多いと考えられる。
4. 心房細動の原因となる疾患 (心房粗動でも同様)
心房細動は、心臓弁膜症(とに僧帽弁膜疾患)、肥大型心筋症、拡張型心筋症、虚血性心疾患、高血圧性心疾患、心膜炎、種々の原因による心不全など、あらゆる種類の心臓疾患に合併する。心臓外の疾患に合併することも多い。心臓外の原因には、甲状腺機能亢進症、肺塞栓症、高心拍出量状態(高度の貧血、発熱疾患、低酸素血症、動静脈シャントの存在などが原因となる)、低カリウム血症がある。
透析患者は、しばしば上記の心臓疾患のうちのいくつかを合併しており、また貧血を認めることも多い。さらに、当然のことながら動静脈シャントも有している。したがって、透析患者では心房細動の発生する条件が十分に整っていると言える。透析中、除水が進行して冠動脈血流量が減少すると心房細動が発生することをしばしば経験する。
5. 心房細動の診断
心房細動の診断には、最低限、12誘導の心電図検査、胸部レントゲン検査、心エコー検査および24時間ホルター心電図検査が必要である。
a.
心電図検査
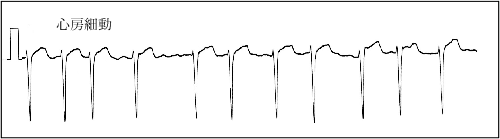
心房細動の心電図は、(1) 心房の収縮を示すP波が欠如している、(2)
基線が不規則に小刻みにゆれている(f波)、(3) R-R間隔がまったく不規則である、という三つの所見を示す。ただし、ときに心房細動の心電図に基線のゆれがほとんど認められないことがある。このような場合でも、(1)
P波がない、(3) R-R間隔がまったく不規則である、という二つの所見が確認されれば心房細動と診断する(図3)。通常、これらの心房細動の特徴は、V1誘導に明らかである。
| 図3 心房細動の心電図 |
 |
12誘導の心電図からは、しばしば心房細動の原因あるいは誘因となった基礎的心臓疾患を知ることができる。
b.
胸部レントゲン検査
胸部レントゲン写真では、主に、心拡大や肺うっ血などの心不全の徴候に注目する。
c. 心エコー検査
弁膜症の存在など、心臓の構造的な異常の有無を調べるのに不可欠な検査である。心臓の構造的な異常の種類・程度の評価だけでなく、心機能の評価(心不全の程度の評価)、治療効果の判定にも有用である。
d. 24時間ホルター心電図検査
24時間ホルター心電図検査では、主に一日の心拍数の推移をみる。高齢者は伝導障害を合併していることが多い。そのため、一日を通して、頻拍の心房細動と除脈の心房細動が交互に現れることもある。すなわち、日中の心拍数のみをコントロールしているうちに、夜間には高度の除脈となっていることがある。一日のうちの一定時間、正常洞調律に復帰していないかどうかを確認することも必要である。
6. 心房細動の臨床
a. 心房のポンプとしての機能の消失(心房粗動でも同様)
心房細動では、心房が全体として細かくふるえ、まとまった収縮と弛緩が失われる。そのため、心房から心室への血液の送り込み機能が損なわれ、拡張期に心室が十分血液で満たされないという状況が出現する。このメカニズムにより、心房細動では心拍出量が20%ほど低下すると考えられている。
b. 頻脈の出現
肺静脈内に入り込んだ心筋細胞や心房内の局所の心筋細胞で発生する1分間に350〜600回の頻度の電気的興奮は、心房から心室への中継所である房室結節で様々な程度に間引かれて心室に伝播される。その際、房室結節で間引かれる程度が低ければ、心房細動は頻脈の不規則な不整脈となる。
頻脈では、主に拡張期時間が短縮して心室が血液で十分に満たされなくなり、結果として一回心拍出量が低下する。さて、頻脈の程度があるレベルを超えると、この一回心拍出量の低下を心拍数の増加でも補えなくなり、結局一分間あたりの心拍出量が減少するようになる。そのため、心臓に特に疾患がなくても、130/分以上の頻脈では息切れや胸苦などの症状が出現する。また、頻脈が数日以上続くと、心収縮力が障害される(頻拍誘発性心筋症)。
c.
心房における血栓の形成(心房粗動でも同様)
心房細動では、心房が全体として細かくふるえるだけで、まとまった収縮と弛緩が生じない。これに関連して、心房内圧は上昇し、心房内の血流は緩徐になる。この現象は左心房の辺縁を形成する左心耳に著明である。すなわち、左心耳は拡張し、左心耳内の血流はとくに緩徐となる。
このような状態では左心耳でしばしば血栓が形成される。心房細動において左心耳に形成された血栓は、ときに剥離して流出し、脳梗塞を発症させる。
7. 心房細動の治療 (心房粗動でも同様)
心房細動の治療は、(1) 原因あるいは誘因の除去、(2) 心拍数のコントロール、(3)塞栓症の予防、(4) 再発の予防、(5) 除細動あるいはカテーテルアブレーションからなる。
a.
原因あるいは誘因の除去
心房細動の原因あるいは誘因となり得る心臓疾患や心臓外の疾患を治療することが重要であるが、透析患者ではこれが困難であるか、あるいは不可能であることが多い。例えば、透析患者にしばしば認められる心筋症、虚血性心疾患、高血圧性心疾患については、治療が困難である。またブラッドアクセスとして利用している動静脈シャントを閉鎖することもできない。そこで、心房細動の誘因を可能な範囲で除去するよう努力するにとどめる。
例えば、血圧を適正にコントロールし、体重増加量を可能なかぎり低く抑え、またシャント血流量が過大であれば可能なかぎりにおいてこれを是正する。また、生活習慣では睡眠不足を解消させ、アルコール、カフェインの摂取や喫煙を控えさせる。
b.
心拍数のコントロール
心房細動において、心拍数を低下させるのに用いるもっとも一般的な薬剤はジギタリス製剤(薬)である。ジギタリス製剤は安静時には心拍数が60〜90/分となるように、軽度な労作でも100/分以下であるように、そして中等度の労作では110〜120/分となるように投与量を調整する。しかし、ジギタリス製剤だけで労作時の心拍数を目標レベルにまで低下させることは困難であることが多い。
ジギタリス製剤の投与期間中は、定期的にジゴキシンの血中濃度を測定し、これが有効血中濃度(0.8〜2.0 ng/mL)の上限を越えないようにする。ジゴキシン血中濃度が有効血中濃度の上限を越えたり、除脈とともに食欲不振が認められるなどのジギタリス中毒の症状が現れたら、ジギタリス製剤を中止する。なお、ジギタリスは腎排泄性の薬剤なので、透析患者では健常人の半分以下の量を投与する。
心拍数コントロールに関して、カルシウム拮抗薬あるいはβ遮断薬の単独投与や両者の併用の方がジギタリスよりも有効であるとの報告がある。β遮断薬はおもに日中(活動時)の心拍数を抑制する目的で処方する。塩酸ジルチアゼム(薬)などの一部のカルシウム拮抗薬はジギタリスよりも効果の持続が短いため、朝に服用すれば日中のみ頻脈が抑制され、夜間の徐脈を避けることができる。少量のジギタリスとβ遮断薬または少量のジギタリスとカルシウム拮抗薬を併用してもよい。
なお、β遮断薬や塩酸ジルチアゼムなどは心臓の収縮力を低下させるので、左室心筋障害が強い場合には注意が必要である。
c.
塞栓症の予防
高齢の患者、弁膜症、虚血性心疾患、心不全などの心臓疾患を有する患者、高血圧のある患者、糖尿病患者では、塞栓症のリスクが高い。そこで、これらの患者では塞栓症を予防するためにワーファリンを投与する。透析患者は、通常上記の疾患のうちのひとつ以上を合併しているので、原則として
ワーファリン(薬)を処方する。ワーファリンは心房細動における塞栓症の頻度を50〜60%減少させるとされている。
ワーファリンを投与する際、患者が透析患者でない場合には、PT-INRが 2.0〜3.0となるようにワーファリンの投与量を調整する。ただし、患者が70歳以上の高齢である場合には 頭蓋内の出血の危険性が高まるため、INRのコントロール目標を1.6〜2.6に下げる。一方、患者が透析患者である場合のINRのコントロール目標については、まだ明らかなものがない。透析患者では動脈硬化が進展していることが多いこと、また定期的にヘパリンを使用することなどから、INRのコントロール目標は1.6〜2.6とするのが適切かもしれない。
INRが3.5を越えるようであれば、2〜3日間ワーファリンを中止し、そのうえで減量して再開する。
なお、ワーファリンは服用してから3〜4日後に効果が最大となり、逆に服用を中止しても2〜3日は効果が持続する。完全にワーファリンの効果がなくなるのは、中止してから約1週間後である。緊急時に、ワーファリンを早期に無効にするにはビタミンK製剤を内服させるか、あるいはビタミンK製剤を点滴投与する。
ワーファリンを服用中の生活上の注意点として、多量のビタミン
Kを含む納豆(大豆、豆腐、味噌、甘納豆は摂取してもよい)、クロレラ、青汁、抹茶の摂取を中止させる。
様々な理由で2〜3日以上に渡って食事量が大幅に減少した場合には、これにともなってビタミンKの摂取量も減少するので、ワーファリンの服用量を一時的に減量するか、中止する。
また、ワーファリンを飲み忘れた場合には、気がついた時点で食前あるいは食後にかかわらず、指示された量を服用する。1〜2回の飲み忘れは抗凝固作用にほとんど影響しない。
なお、心臓疾患、高血圧、糖尿病患者のいずれも有しない70歳未満の患者では、塞栓症の予防薬はまったく投与しないか、あるいはアスピリン(薬)を、そしてアスピリンが使えないときは塩酸チクロピジンなどの血小板凝集抑制剤を投与する。アスピリンは塩酸チクロピジン(薬)よりも抗血小板作用が弱い。しかし、血栓塞栓予防効果についてはアスピリンと塩酸チクロピジンとの間にほとんど差を認めない。
8. 心房細動の再発予防 (心房粗動でも同様)
「心房細動治療(薬物)ガイドライン(2006年改訂版)」によると、発作性心房細動の発作間歇期あるいは慢性心房細動の除細動後の再発予防に関して、最初の再発が起こるまでは予防薬の投与は行わない。二度目以降の心房細動の再発では抗不整脈剤を使用する。その際、心機能が正常である場合には、リン酸ジソピラミド(薬)、コハク酸シベンゾリン(薬)、塩酸ピルメノール(薬)を第一選択薬とする。一方、心機能が軽度に低下している場合には、塩酸プロカインアミド(薬)、硫酸キニジン(薬)を第一選択薬とする。心機能が中等度以上に低下している場合には、プロカインアミド、キニジン、塩酸アプリンジン(薬)が第一選択薬となる。
なお、抗不整脈剤を投与する場合には専門医に助言を求めるのが適切であると考える。
9. 心房細動のカテーテルアブレーション治療 (心房粗動でも同様)
最近、心房細動は多くの場合、肺静脈内心筋細胞に生じた高頻度の電気的興奮が左心房に伝播して発症することが明らかになり、肺静脈と左心房との電気的な結合を、心臓内カテーテル手術(高周波電流による電気的興奮の旋回路の焼灼)によって切断するカテーテルアブレーションが行われるようになった。
心房細動に対するカテーテルアブレーションは、時間の経過とともに薬剤の効果が減退したり、薬剤の効果が不安定であったり、副作用のために薬剤を中止せざるを得ない場合に適応となる。
心房細動に対するカテーテルアブレーション法の詳細は成書にゆずる。
■ジギタリス製剤
ジギトキシン(塩野義、アステラス、ニプロファーマ、大洋)
ジギラノゲンC(アステラス)
ラナトC(小林化工)
ジゴシン(中外)
ラニラピッド(中外)
■塩酸ジルチアゼム
カルナース錠(ケミファ)
クラルート錠(沢井)
コーレン(東邦新薬)
セレスナット錠(東和)
パゼアジン錠(大洋)
■ワーファリン
ワーファリン(エーザイ)
■アスピリン
アスピリン(ニプロファーマ)
バイアスピリン(バイエル)
バファリン81mg錠(エーザイ)
■塩酸チクロピジン
ヒシミドン(ニプロファーマ)
パナルジン錠(サノフィ・アベンティス)
ピクロナジン(大洋)
チクピロン(メディサ)
■リン酸ジソピラミド
ジソピラミド(大洋)
リスモダン(サノフィ・アベンティス=中外)
ノルペース(ファイザー)
■コハク酸シベンゾリン
シベノール(アステラス)
■塩酸ピルメノール
ピルメノール(大日本住友)
■塩酸プロカインアミド
アミサリン(第一製薬)
■硫酸キニジン
硫酸キニジン(マイラン)
■塩酸アプリンジン
アプリトーン(ニプロファーマ)