保存期腎不全の治療には、血圧管理、食事管理、アシドーシスの是正、貧血の是正、ネフローゼ症候群の管理、リンとカルシウム代謝の調整などがある。これらのうち、血圧管理およびアシドーシスの是正は主に腎不全の進行抑制を目的として行われ、貧血の是正、ネフローゼ症候群の管理およびリンとカルシウム代謝の調整は主に合併症の発生予防を目的として行われる。また、食事管理は腎不全の進行抑制および合併症の発生予防の両方を目的として行われる。
1. 血圧管理
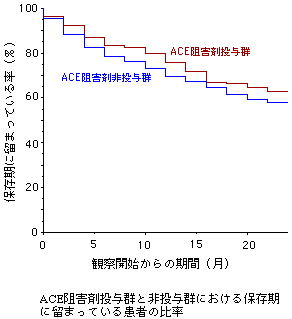 高血圧は、腎不全の進展に関するもっとも重要な因子のひとつである。
高血圧は、腎不全の進展に関するもっとも重要な因子のひとつである。
腎不全の保存期では、尿蛋白が1 g/日未満の場合には目標血圧を130/85以下とし、尿蛋白が1 g/日以上の場合には目標血圧を125/75以下とする[1]。ACE阻害剤およびアンジオテンシンII受容体ブロッカーには降圧作用と共に腎臓保護作用があるので、可能な限りこれらのうちのいずれかを第一選択薬とする[1](図を参照)。これで血圧が十分に低下しない場合にはフロセミドなどのループ利尿剤やサイアザイド系利尿剤を使用する[1]。利尿剤の使用時には脱水をきたさないように患者の状態を注意深く観察する。GFRが25 ml/min以下となってもループ利尿剤は有効である。利尿剤の次にはβ遮断薬を使用する。さらにこれによっても十分な降圧効果が得られない場合には、第二世代あるいは第三世代のカルシウム拮抗薬を投与する。
なお、十分な塩分制限はACE阻害剤およびアンジオテンシンII受容体ブロッカーの作用を増強する。
2. 食事管理
a.蛋白制限と高カロリー食の摂取
低蛋白食により腎不全の進行を抑制できるとの立場をとるなら、GFRが30 ml/min以下となったところで、蛋白摂取量を0.6〜0.8 g/kg/日に制限する。ネフローゼ症候群の患者に対しては、この値に尿中に喪失した蛋白量を加えた値を指示蛋白摂取量とする。低蛋白食療法中は、蛋白摂取量の減少に伴う体蛋白質の異化を避けるため、十分な量のカロリーを摂取させる。体蛋白質の異化が進むと倦怠感が出現する。
低蛋白食療法中の必要カロリー摂取量は、糖尿病を原疾患としない症例では35 kcal/kg/日以上とするが、糖尿病が原疾患である症例ではこれを30〜35 kcal/kg/日[2]とすると報告されている。しかし、実際には、カロリーの必要量は蛋白摂取制限の程度によって異なると考えられる。蛋白摂取量からカロリーの必要量を推定する式が報告されている。
蛋白摂取量の指標には、尿中への尿素窒素排泄量から算出した蛋白異化率(nPCR)が有用である。
蛋白制限を行うと、しばしばカロリー摂取量も低下して栄養障害に陥る。栄養障害が生じていないことを確認するため、体重、BMI、体脂肪量(身体計測あるいはbioelectrical
impedance法などにより決定する)、血清アルブミン、%クレアチニン産生速度などを定期的に測定する。
なお、蛋白摂取量の制限とカロリー摂取量の増加を通常食品だけで実現するのは困難である。可能であれば、低蛋白・高カロリーの慢性腎不全用の特殊食品も利用するようにする。
b.カリウム摂取量の制限
GFRが20 ml/min以下になったら、血清カリウム濃度が5.5 mEq/L以下となるようにカリウム摂取量を制限する。また、必要に応じてポリスチレンスルホン酸カルシウム(薬)、ポリスチレンスルホン酸ナトリウム(薬)などのカリウムイオン交換樹脂を投与する。
c.塩分摂取量と飲水量の制限
塩分や水分の制限は、心血管系の状態を考慮しながら、個々の患者に合わせてその程度を決定する。大部分の患者では、塩分の摂取量を7 g/日[2]に制限する。塩分の摂取量の推定には、24時間尿中ナトリウム排泄量の測定が有用である。
水分制限は希釈性低ナトリウム血症を呈する場合以外は必要ない。
心不全や治療抵抗性の高血圧があれば、塩分・水分制限を厳重に行う。ネフローゼ患者の浮腫は高度の塩分制限および利尿剤の慎重な投与により管理する。ネフローゼ患者では、高度の浮腫にもかかわらず血管内容積は減少している。したがって、利尿剤を使用すると血管内脱水が悪化し、しばしば腎血流量が減少する。しかし、浮腫が極めて高度である場合には、それでもなお、利尿剤の投与が必要である。フロセミドを単独で投与するか、サイアザイド系利尿剤と併用する。利尿剤の投与により低カリウム血症が出現することがある。このような場合には経口的にカリウム製剤を投与する。
d.リンとカルシウム
GFRが50 ml/min程度まで低下してきた時点で、もし尿中リン排泄量が500 mg/日以上であればリン摂取量を制限する[2]。
■ポリスチレンスルホン酸カルシウム
アーガメイトゼリー
(三和化学)
カリメート
(日研化学)
エクスメート
(ニプロファーマ)
カリエード
(東洋製薬)
カリセラム
(扶桑薬品)
■ポリスチレンスルホン酸ナトリウム
ケイキサレート
(鳥居薬品)
3.アシドーシスの是正
血清重炭酸イオン濃度が18〜20 mEq/L以下になったら、1日あたり1.0〜1.5 gの重曹を3回に分けて経口投与する。重曹を投与するとこれに伴ってナトリウムの負荷が増大する。したがって、重曹を投与すると、塩分摂取の制限をさらに強化したり、あるいは利尿剤を投与しなければならなくなることがある。重曹を投与する際、目標血清重炭酸イオン濃度は22〜24 mEq/Lとするが、ナトリウム負荷量が問題となるほどに過大となってもなお、この血清重炭酸イオン濃度を達成しなければならないわけではない。
4.貧血の是正
ヘマトクリット値が30%以下に低下したら、鉄の貯蔵が十分であることを確認したうえでエリスロポエチン製剤を皮下注にて投与する。初期投与量は週1回、1回1500単位とし、ヘマトクリット値が31〜36%となるようにエリスロポエチン製剤の投与量を調整する。
■エポエチン アルファ (遺伝子組換え)epoetin alfa
エスポー注射液シリンジ
(キリン)
エスポー皮下用シリンジ
(キリン)
■エポエチン ベータ
(遺伝子組換え)epoetin beta
エポジン注アンプル
(中外)
エポジン注シリンジ
(中外)
5.ネフローゼ症候群の管理
ネフローゼ症候群には、しばしば、高脂血症(高コレステロール血症や高トリグリセライド血症)が合併する。ところが、高脂血症では動脈硬化性疾患のリスクが上昇するので、ネフローゼ症候群における高脂血症に対しても、コレステロールや飽和脂肪酸の含有量の少ない食事を指示し、HMG-CoA還元阻害薬剤を投与する必要がある。
6.リンとカルシウム代謝の調整
透析導入前の保存期より、すでに二次性副甲状腺機能亢進症が進行する。したがって、保存期腎不全でも二次性副甲状腺機能亢進症を予防するために薬物療法と食事療法が必要となる。
食事療法としては、すでに述べたように、リンの摂取量を制限する。
薬物療法としては、GFRが20 ml/min程度まで低下してきた時点で、もしインタクトPTH濃度が100
pg/ml以上であれば少量の活性型ビタミンD製剤を投与する。活性型ビタミンD製剤の投与は1日あたり0.25μgから開始する。活性型ビタミンD製剤の投与中は、血清カルシウム濃度が正常域を超えて上昇しないように投与量を調整する。目標インタクトPTH濃度は100〜200
pg/mlとする。また、血清リン濃度が5
mg/dlを超えたら、炭酸カルシウム、酢酸カルシウムあるいは塩酸セベラマーなどのリン吸着剤を投与する。
■炭酸カルシウム
炭カル
(旭化成)
カルタン
(メルク・ホエイ)
■酢酸カルシウム
PHOS-EX ”YT”
(ヴァイタリンコーポレーション
■塩酸セベラマー
フォスブロック錠250mg
(キリン)
レナジェル錠250mg
(中外)
1. 今井圓裕、他:保存期慢性腎不全治療のガイドライン. 佐々木成編:最新医学別冊 慢性腎不全. 214-265, 2003, 最新医学社, 大阪.
2. 水入苑生、他:食事療法. 腎疾患患者の生活指導・食事療法に関するガイドライン. 日腎会誌. 39: 1-37, 1997.