1.
原因
疥癬虫(ヒゼンダニ)が皮膚の角質層内に寄生しておこる皮膚感染症である。
2. 疥癬虫の生態
疥癬虫は大きさが 0.2〜0.4 mm で肉眼ではほとんど見えない。
卵は 3〜5 日で孵化し、幼虫は脱皮を繰り返し、2 週間ほどで成虫となる。成虫ではオスとメスが交尾した後、メスはトンネル(疥癬トンネル)を掘りつつ皮膚角質の中を進み、 ひと月程度の期間、トンネルの中に1日あたり 2 個から 4 個の卵を産み続ける。
3. 感染経路
通常、疥癬は密接な人と人の接触により感染する。
疥癬虫や虫卵を内包している患者の落屑(ふけ)が付着している寝具、リネン類、医療器具、介護用具などを介して感染することもある。
しかし、疥癬虫は布地をかき分けて、その中に潜ることは出来ないので、布団綿のなかに潜ったり、長袖の衣服をかき分けて人間の皮膚に取り付くことは出来ない。
4. 臨床症状
a.通常の疥癬
疥癬は、感染してから 2週間ないし
1ヶ月の潜伏期間の後に発症する。後に述べるノルウェー疥癬から感染した場合には潜伏期間は7日前後と短くなる。再感染の場合は潜伏期間が数日に短縮する。
疥癬の症状の特徴は、激しい痒みと、体幹・上肢の紅い小丘疹、皮疹である。痒みは、夜、寝具の中で体が温まったときに増悪する。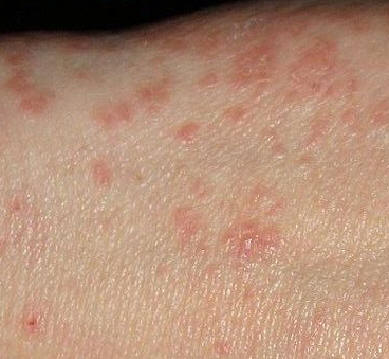
手掌、指間、足底に小水泡が見られることもある。手首などに見られる 3 〜 6 ミリ程度の細長い皮疹(疥癬トンネル)は疥癬に特徴的である。男性では、陰嚢に赤褐色で小豆大のしこりの見られることが多い。治療により疥癬虫が死滅し、他の症状が軽快してからも数ヶ月にわたって 掻痒が残ることがある。
掻く事によって皮疹が湿疹化し、あるいは皮疹に二次感染が生じると、疥癬の症状は複雑かつ多彩となる。
発疹ができたり、 掻痒が出現するのは、疥癬虫の抜け殻、糞などに対するアレルギー反応が原因であると考えられている。疥癬虫が増殖し、感作されるまでは皮疹を生じない。これが、感染の成立から症状の出現までにおおよそ 1 ヶ月の潜伏期が存在する理由である。
また、 発疹の部位に疥癬虫体はいない。治療を開始して疥癬虫が患者の身体から駆除されても、掻痒や小さなしこりはしばらく残ることが多い。治療が始まると疥癬虫の数は激減し、感染力も急速に低下する。
b.
ノルウェー疥癬
老齢、悪性腫瘍末期、重症感染症、栄養不良など免疫力が低下している患者、免疫抑制剤やステロイド剤を投与されている患者、疥癬の診断がつかず長期間ステロイド外用剤による治療を受け
ていた患者では、寄生する疥癬虫の数が
100 万〜 200
万匹と多く、骨の突出した部位や四肢の関節の外側など圧迫や摩擦を受けやすい場所に、カキ殻状に重なった灰白色ないし帯黄白色の厚い角質の増殖が生じ、その中にダニが層をなして生息することがある。
このような疥癬は感染力が極めて強く、通常の疥癬と区別してノルウェー疥癬と呼ばれている。病棟にひとりノルウェー疥癬の患者がいれば、急速に医療スタッフ、他の患者に感染 が広がる。したがって、ノルウェー疥癬の患者は隔離が必要である。しかし、ノルウェー疥癬の患者から感染しても、その結果生じるのは通常の疥癬である。
ノルウェー疥癬患者を隔離する際には、それまで使用していたベッドには疥癬虫体がついている可能性があるのでベッドごと移動する。ベッド、床、壁、カーテンなどはノルウェー疥癬患者が退室後、
放置しておけば、2週間程度で疥癬虫体がすべて死滅するので殺虫剤の散布は不要である。ノルウェー疥癬患者が使用したものを別の患者がすぐに利用せざるを得ない場合は、熱処理を加えるか、それが不可能な場合
には疥癬に効果の高いピレスロイド系殺虫剤であるペリメトリンを含有する市販のエアゾール(ゴキブリジェットなど)を噴霧してから
使用する。または粉末状の薬剤であるピレスロイド系殺虫剤(スミスリン)を
1 回だけ散布する。スミスリンは、ごく薄く散布し、しばらく置いてから掃除機で除去する。
診断されて間もないノルウェー疥癬患者のケアを行う際は、手袋および長袖の予防衣(ガウン)等を着用する。そして、
ケアの後は、できるだけ早期に石鹸と流水により手洗する。それが不可能な場合には酒精綿や 50% アルコールのスプレーで手指を消毒する。
脱いだ衣類はポリ袋等に入れて洗濯場所まで運ぶようにする。袋を使用するのはあくまで落屑が飛び散るのを防ぐためであるから、再使用してもかまわない。
洗濯:毎日下着とシーツを交換し、洗濯する。
できれば乾燥機にかけると良い。
ただし診断直後のノルウェー疥癬の患者の衣類には大量のヒゼンダニが付着している可能性があるので、
洗濯の前に
50 度以上のお湯に5分以上浸しておく。
入浴:通常の疥癬は風呂で感染しない。
しかしノルウェー疥癬では多数の疥癬虫や卵を含む落屑が浴室、脱衣室などで飛び散り、
あとから入浴する利用者にうつる可能性があるので、ノルウェー疥癬の患者は最後に入浴してもらい、
職員も手袋をつけてケアした方がよい。
体に直接触れるタオルの共用は感染の危険があるので、体に直接触れるタオルは利用者ごとに替える。
5. 診断
感染の機会のあったか否か、また接触のある人(家族や接触のある患者、医療関係者)に同様の症状があるか否か問診し、疥癬の可能性を考える。さらに特徴的な自覚症状(夜間、寝具の中で増悪する痒み)と臨床症状(皮疹の特徴的な分布)から疥癬を疑う。
確定診断は、疥癬トンネルや結節をメスで削るか、はさみで切り取り、皮膚の角質から疥癬虫やその虫卵を検出することである。
KOH法:皮膚の角質をズーム液( 20%KOH
)で溶かしてから、検鏡する。しかし、KOH 法による疥癬虫やその虫卵の検出率は 20 〜
60%程度にすぎない。したがって、たとえ疥癬虫やその虫卵が検出されなくても疥癬を否定してはならない。疥癬が疑わしいと思える場合には、たとえ疥癬虫やその虫卵が検出されなくても、疥癬の治療を行う。
6. 治療
a. 軟膏塗布
(1) 10% クロタミトン
軟膏は全身くまなく塗布する。疥癬虫は、掻痒部や皮疹部にいるのではなく、何ら症状のないところに生息している。
具体的には、床にシーツ、新聞紙を敷き、全裸となり、首から下の全身に軟膏を塗布する。とくに腋、肘、臀部、外陰部、指の間は入念に塗布する。軟膏が乾燥した後、靴下を履かせ、手袋をはめさせる。 衣服はそれまで着ていたものをそのまま着用させてもよい。もし、皮膚にしみるような刺激感があれば、軟膏を洗い落す。軟膏のついた手で目をこすらないように注意する。
軟膏には、入手しやすいという理由で10%クロタミトンを使用する。しかし、クロタミトンは殺虫効果が弱く、したがってクロタミトンは 5 日間以上の長期間連日塗布をしなくてはならない。またノルウェー疥癬に対してはクロタミトン単剤では効果が不十分である。もっともよく知られている 10% クロタミトンであるオイラックスの中で、オイラックス H は副腎皮質ステロイドを含む。副腎皮質ステロイドは患者の免疫力を低下させるので、疥癬の治療にはオイラックス H を使用してはならない。必ずオイラックスを使用する。
(2) 安息香酸ベンジル
安息香酸ベンジルは、独特の臭気のある常温で液体の化合物で、医薬品ではない。したがって、安息香酸ベンジルを使用するのであれば、自己責任の下、自らこれを軟膏に調剤しなければならない。安息香酸ベンジルの殺虫効果はクロタミトンより強 いが、後に述べる γ-BHC には劣る。安息香酸ベンジルの毒性についてのデータは少ない。粘膜刺激性がある。安息香酸ベンジルの蒸気を吸入し、あるいは経口的に摂取し、あるいは経皮的に大量に吸収さ せると、咳、頭痛を起こす。
安息香酸ベンジルを含む軟膏は、10% クロタミトン(オイラックス)100 g に安息香酸ベンジル 20 ml を少量ずつ加えながら、均一に攪拌して作製する。安息香酸ベンジル・オイラックス軟膏の使用では、多くの患者で皮膚刺激症状が生じる。
安息香酸ベンジル・オイラックス軟膏は全身に 5 日間塗布するが、 3 日目以後は皮疹の上にだけ塗布する。
(3) γ - BHC
γ - BHC は有機塩素系の殺虫剤の一種であり、米国を中心にシラミ、疥癬の治療に用いられている。日本では昭和 46 年に DDT と共に国内での販売が中止となり、現在は試薬としてのみ入手可能である。自己責任で使用することになる。実際に使用する際は、少量のプロピレングリコールに溶いた γ - BHC をワセリンに混合して1% γ-BHC ・ワセリンとする。1% γ - BHC ・ワセリンを患者の首から下の全身に塗布し、 6 時間置いた後入浴させて洗い流す。1 回のみの使用だと卵が生き延びる可能性があるので、7 日から 10 日の間隔をあけて再度塗布する。ほとんどのケースは首から下の 2 回の塗布で十分である。外用ステロイドの影響等で頭部に皮疹が存在する場合は頭部にも塗布する。手指、とくに爪の間や陰部への塗布が不充分な場合再発することがあるので注意する。重度痴呆の利用者の場合、複数の職員で丁寧に薬剤を塗布し、薬剤のついた手をなめたりしないように気をつけ、洗浄するまで注意を する。びらん面などの上皮欠損部には塗布しない。
(4) ムトーハップ
以前は、しばしばムトーハップが使用されていたが、ムトーハップは治療薬としては殺虫効果が弱く、また皮膚を乾燥させる作用が強く、刺激性も強いため、現在は疥癬の主たる治療薬としては用いられなくなった。とくにノルウェー疥癬を本剤でコントロールすることは不可能である。ムトーハップは一般の入浴剤に若干の抗疥癬虫効果が伴ったものととらえ、乾燥、刺激による皮膚炎が起きない頻度で予防的に使用するのにとどめた方がよい。
b. 内服薬
疥癬に対する特効的な内服薬として、イベルメクチン(薬)が使用される。通常、イベルメクチンとして体重 1kg 当たり約 200μg を 1 回のみ、空腹時に水で服用する。
本剤による治療初期には掻痒が一過性に増悪することがある。また、ヒゼンダニの死滅後もアレルギー反応として全身の掻痒が遷延することがある。重症型(角化型疥癬等)の場合には、本剤の初回投与後、1 〜 2 週間以内に検鏡を含めて効果を確認し、2 回目の投与を考慮する。
主な副作用として、悪心、嘔吐、めまい、そう痒、下痢などが報告されている。
製薬会社の提供した資料に基づき、下記の表に患者体重毎の1回当たりの投与量を示す。
| 体重(kg) | 3mg 錠数 |
| 15 - 24 | 1 錠 |
| 25 - 35 | 2 錠 |
| 36 - 50 | 3 錠 |
| 51 - 65 | 4 錠 |
| 66 - 79 | 5 錠 |
| ≧ 80 | 約 200 μg/kg |
掻痒に対しては、抗ヒスタミン剤を内服させる。副腎皮質ステロイドは疥癬虫に対する免疫反応を低下させ、かえって悪化させてしまうので、虫体が存在しないことを 確認してから使用する。
クロタミトンクリーム
(大洋薬品)
■イベルメクチン
ストロメクトール錠 3 mg
(MSD)
7. 伝染予防
a. 疥癬虫の寿命
皮膚に寄生している疥癬虫の寿命は、約 2 ケ月程度である。しかし、疥癬虫は乾燥に弱いので、人間の皮膚を離れて床に落ちると、通常の室温、湿度下では生存期間が極めて短縮する。25 ℃・湿度 90 % では 3日間、25 ℃・湿度 30 % では 2 日間、12 ℃・高湿度では 14 日間程度生存する。50 ℃では湿度に関係なく約 10 分間程度で死滅する。
皮膚を離れると、環境温度の低下のため動作が鈍くなる。37 ℃では 1 分間に 2.5 cm 動くと言われているが、人体を離れると動作が大幅に鈍化し、16 ℃ではまったく動かなくなる。
b. 伝染対策
1) 部屋の消毒
通常の疥癬の場合には個室隔離は不要であるとされているが、可能であれば透析は個室で行うのが望ましい。ノルウェー疥癬の場合には非透析時にも患者を個室隔離する。患者の部屋に入るときは、予防着、手袋をはめる。
患者の部屋は、毎日丁寧に電気掃除機をかける。ノルウェー疥癬の場合には、通常の疥癬の場合よりも丁寧に電気掃除機をかける。掃除機のパックは毎日取り換える。
通常の疥癬では床の消毒、殺虫剤の散布は必要ないが、ノルウェー疥癬では、部屋の壁、床、ドアノブ、カーテンなどには殺虫剤(スミスリンパウダー、ダニアーススプレーなど)を毎日あるいは1日おきに噴霧する。部屋の壁や床、ドアノブについては 200 倍ホエスミンアルコール、アルコールあるいは 2、000 倍希釈のムトーハップで清拭してもよい。モップ、雑巾などは 80℃・10 分間消毒後に乾燥させる。
疥癬の患者の透析のみに使用する個室は、患者の退室後にバルサンなどの駆虫処置を噴霧するだけでもよい。
通常の疥癬の場合でも、ノルウェー疥癬の場合でも、ポータブルトイレ・洋式トイレはホエスミンアルコールにて清拭する。浴室の浴槽は、使用後に排水してから洗剤を用いて洗浄し、その後、熱湯で洗い流す。
2) 衣服、寝具の洗濯
患者だけでなく、親子、夫婦、医療従事者など、日常的に患者と接触する人は、最初の4週間はシーツ、下着を含む衣服を毎日取り替え洗濯する。
シーツを取り替える際には、落屑(ふけ)を飛ばさないためにシーツを必要以上に振り回さないようにする。
シーツ、衣服などの洗濯物は、洗濯の前に 50 ℃以上の熱湯で 10
分以上処理する。その代わりに、ビニールの袋に洗濯物を入れ、密閉して2週間放置してもよい。熱風乾燥機の 10 分以上の使用も有効である。
毛布は週に2〜3回、布団乾燥機により熱乾燥する。
3) 医療従事者、介護者の伝染予防
ノルウェー疥癬の場合、医療従事者、介護者は可能なかぎり、使い捨ての手袋とガウンを着用する。ガウンを部屋の中の壁、あるいは入り口の壁につるして複数回数使用すると、ガウンの表から裏に疥癬虫が入り込むことがあるので危険である。履物については、入室時に患者の部屋に専用の靴下とサンダルに履き替える(足袋のような靴下が便利である)。処置後は直ちに靴下とサンダルを熱湯消毒する。退室時には足元に駆虫スプレーを噴霧する。
通常の疥癬の場合には、処置を行った医療従事者は石鹸と流水で30秒以上、手洗いを行う。ノルウェー疥癬の場合には、ムトーハップにより手洗いを行い、手に γ
- BHC ・ワセリンを塗布する。ただし、妊娠中の医療従事者は γ - BHC を使用してはならない。
勤務終了時に白衣をロッカーに入れない。白衣は毎日交換する。靴にも殺虫スプレーを噴霧する。
4) 医療器具の消毒
ストレッチャー・車椅子はホエスミンアルコールの噴霧後に清拭する。血圧計は患者個人専用とし、マンシェットの部分には殺虫スプレーで消毒する。その他の医療機器・器具については一般病棟消毒法に準じて消毒する。
8. 予防的治療
通常の疥癬の場合には、疥癬患者と接触した医療従事者、疥癬患者と接触のあった別の患者、疥癬患者の家族に特別の予防的処置を行う必要はないが、患者と最後に接触した後の1ヶ月間は経過を観察する。そして、経過の観察中に掻痒、皮疹などの疥癬の症状がみられたら、本ページの「6. 治療」に記載した内容の治療を行う。
ノルウェー疥癬の場合には、疥癬患者と接触した医療従事者、疥癬患者と接触のあった患者、疥癬患者の家族には、予防処置として1回のみ1% γ - BHC ・ワセリンを塗布する。もし1% γ - BHC ・ワセリンの代わりに 10% クロタミトンを使用するのであれば、毎日 1 回、5 日間連日使用する。安息香酸ベンジル・オイラックス軟膏なら、毎日 1 回、3 日間連日使用する。